Назначение верной стратегии лечения невозможно без комплексной современной диагностики. Сочетание передовых технологий и высокого профессионализма медиков позволяет не допустить ошибок в диагностике, поставить верный диагноз, и затем назначить индивидуальное и грамотное лечение, эффективное для конкретного пациента.
Содержание несёт строго ознакомительный характер и не является диагнозом или показанием к лечению. Для получения консультации по вашему вопросу, обратитесь к доктору.
Диагностика меланомы
В программу обследования могут входить следующие процедуры:
1. Первичная консультация ведущего онкодерматолога
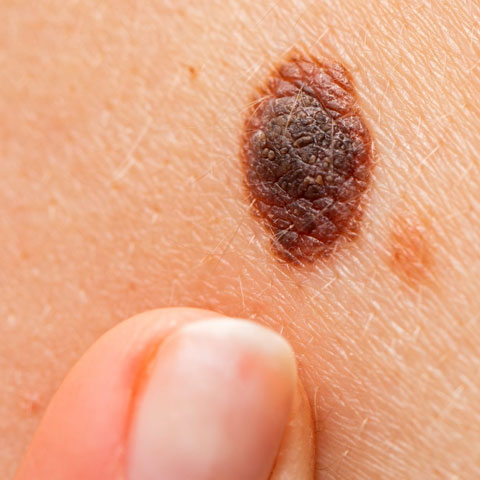
При осмотре «подозрительного» новообразования особое внимание обращают на следующие признаки:
- Асимметрия пигментного образования;
- Неровные края;
- Наличие разноцветных участков внутри пигментного образования;
- Диаметр более 6 мм;
- Новообразование приподнято над окружающей кожей.
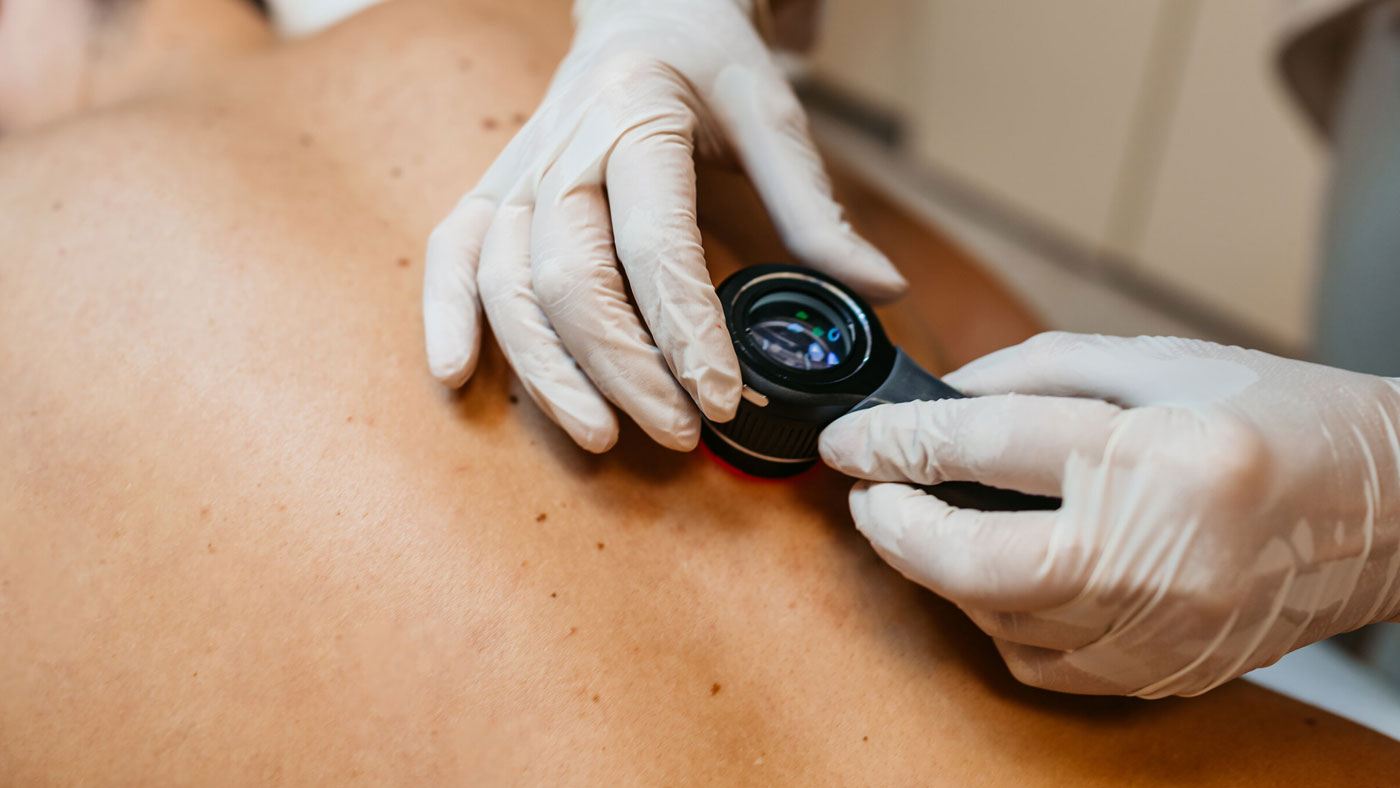
2. Дерматоскопия
Дерматоскопия, или эпилюминесцентная микроскопия — исследование подозрительного участка специальными прибором, обеспечивающим десятикратное увеличение и особое освещение. Во время дерматоскопии специалист изучает расположение пигмента и рисунок сосудов, особенности краев новообразования и другие признаки, позволяющие сделать выводы о скорее всего доброкачественном или скорее всего злокачественном характере «подозрительного» пигментного пятна.
3. Оптическая когерентная томография
Это неинвазивный (не повреждающий ткани) метод исследования кожи, при котором она освещается на разную глубину инфракрасными лучами, после чего специальный прибор фиксирует отраженные лучи и обрабатывает данные, формируя изображение. Современные приборы для оптической когерентной томографии позволяет получать «срезы» кожи толщиной менее 10 микрон. При этом с достаточно высокой точностью удается отличить доброкачественное новообразование кожи от злокачественного.
4. Эксцизионная биопсия и гистологическое исследование
Для подтверждения злокачественности опухоли необходимо исследовать ее под микроскопом (гистологическое исследование). Материал для исследования получают, удалив новообразование на толщину всей кожи с захватом 1–5 мм здоровых тканей (эксцизионная
биопсия). Любые дальнейшие лабораторные и инструментальные исследования рекомендуют только после гистологического подтверждения диагноза меланомы.
5. УЗИ регионарных лимфатических узлов
Необходимо для выявления возможного распространения меланомы в регионарные лимфоузлы.
6. Компьютерная томография с контрастом
КТ с внутривенным контрастированием позволяет обнаружить возможные метастазы в лимфоузлы, а также органы грудной, брюшной полости, малого таза.
7. МРТ головного мозга с внутривенным контрастированием
Рекомендуют при подозрении на метастазирование меланомы в головной мозг, сетчатку глаз и др.
8. Позитронно-эмиссионная томография с компьютерной томографией (ПЭТ-КТ)
9. Остеосцинтиграфия
Рекомендуют при подозрении на метастазы в кости скелета.
10. УЗИ органов брюшной полости и малого таза
Может быть выполнено, если по каким-то причинам сделать КТ или МРТ с контрастированием невозможно.
11. Рентгенография грудной клетки
Выполняется при невозможности проведения КТ или МРТ с контрастом.
12. Биопсия сторожевого лимфоузла
Забор тканей лимфоузла, в который вероятней всего мигрируют с лимфой злокачественные клетки, и исследование полученного материала под микроскопом. Необходимо для выявления возможных микрометастазов.
13. Молекулярно-генетическая диагностика
Необходима для выявления определенных генетических мутаций в клетках меланомы, которые могут повлиять на прогноз и тактику лечения.
14. Прочие исследования
Для оценки общего состояния пациента могут потребоваться:
- Клинический и биохимический анализы крови;
- Общий анализ мочи;
- ЭКГ;
- Коагулограмма;
- Консультации узких специалистов по показаниям.
Данный материал является информационным и основанным на клинических рекомендациях онкологических ассоциаций США, Европы, Израиля и России.
В данной программе представлен весь перечень диагностических мероприятий, которые могут быть назначены пациенту. Однако, если ранее пациент уже прошел часть исследований, их результаты будут приняты. Повторное проведение исследований может быть назначено в случае, если появятся сомнения в качестве их выполнения или в связи с истечением их срока давности.
Меланома. Общая информация о лечении
Меланома кожи — это злокачественная опухоль, исходящая из пигментных клеток кожи (меланоцитов). Меланома достаточно агрессивна и склонна к рецидивам. Считается, что меланома возникает из-за избыточного количества ультрафиолетового излучения, а также травмирования родинок. Причем учитывается ультрафиолетовое излучение, полученное в течение всей жизни.
- Лечение меланомы по мировым стандартам
- Передовые методики лечения, в том числе самые щадящие
- Благоприятный прогноз исцеления на ранних стадиях
- Персонализированные программы с использованием иммунотерапии и таргетной терапии
- Забота о качестве жизни каждого пациента
Существует 5 основных типов меланом:
- Поверхностно-распространенная меланома — на этот тип приходится около 70 % случаев меланомы. При ранней диагностике и грамотном лечении прогноз самый благоприятный.
- Узловая меланома — на нее приходится порядка 15 % всех случаев выявленных меланом, отличается более стремительным ростом, чаще дает метастазы.
- Акролентигиозная меланома — около 10 % случаев. Она растет медленно, обычно возникает на ладонях, ногтях, ступнях.
- Лентигиозная меланома — около 5 % всех меланом. Поражает преимущественно пожилых людей, возникает в области лица, на открытых солнцу участках кожи. Отличается очень медленным прогрессированием и хорошим прогнозом при должном
лечении. - Беспигментная меланома — самая редкая и агрессивная опухоль, быстро метастазирующая и плохо поддающаяся лечению. Средняя продолжительность жизни у пациентов с беспигментной меланомой — 1–2 месяца.
По данным Американского общества изучения рака (American Cancer Society), в среднем пятилетняя выживаемость при меланоме составляет 92 %. Однако прогноз сильно разнится в зависимости от стадии заболевания.
На разных стадиях развития опухоли пятилетняя выживаемость составляет:
- I стадия — 98 %,
- II стадия — 80 %,
- III стадия — 64 %,
- IV стадия — 23 %.
Варианты лечения меланомы
Подходы к лечению зависят от стадии, распространенности меланомы, наличия особых мутаций в клетках и других индивидуальных факторов, имеющихся у пациента.
Хирургическое лечение
Это основной метод борьбы с меланомой. Образование удаляется полностью, при этом, как правило, выполняется биопсия сторожевого лимфатического узла. Если гистологическое исследование после эксцизионной биопсии подтверждает злокачественность новообразования, повторно удаляют окружающие ткани на всю глубину кожи. Размер удаленного участка будет зависеть от глубины распространения опухоли.
В зависимости от распространенности опухоли может быть выполнена и лимфодиссекция — удаление лимфатических узлов при их поражении раковыми клетками.
Лучевая терапия
Лучевая терапия может применяться после операции или вместо нее как паллиативный метод лечения для облегчения симптомов или для уменьшения метастазов на IV стадии заболевания. Перед назначением лучевой терапии пациента ждет консультация радиотерапевтакоторый, исходя из всей имеющейся информации о пациенте, составит нужный протокол лучевой терапии, а затем проведет его. Инновационная аппаратура обеспечивает наиболее точное поражение злокачественного образования с минимальным воздействием на здоровые ткани человека.
- Адъювантная (послеоперационная) лучевая терапия рекомендуется, если при исследовании удаленных тканей обнаруживается высокая вероятность рецидива.
- При подтвержденном поражении лимфатических узлов лучевая терапия назначается на область удаленных лимфоузлов, если их исследование показало высокую вероятность рецидива рака.
- Как самостоятельный метод лечения радиотерапия используется при невозможности выполнить операцию из-за общего ослабленного состояния больного, либо она может быть выполнена на область отдаленных
метастазов меланомы.
Могут применяться следующие виды лучевой терапии:
- Дистанционная лучевая терапия;
- IMRT — лучевая терапия с модулированной интенсивностью;
- Томотерапия — современный метод лучевой терапии, при котором источник вращается вокруг пациента, а интенсивность и глубина облучения модулируются специальной компьютерной программой, чтобы воздействовать на злокачественные клетки, по минимуму затрагивая здоровые ткани;
- Стереотаксическая радиохирургия — обычно рекомендуется при единичных (до 10) метастазах в головной мозг диаметромдо 3 см.
Иммунотерапия

Таргетная терапия
Действие таргетной (прицельной) терапии (от англ. слова target — мишень) направлено на особые белки, которые есть исключительно в злокачественных клетках. Таргетную терапию назначают только после того, как те или иные мутации в клетках подтверждены с помощью иммуногистохимического исследования. При подборе тактики лечения меланомы оценивается наличие мутаций BRAF, C‑kit и MEK, для каждой из них имеются определенные препараты.
Химиотерапия
Относительно неэффективна в отношении меланомы, поэтому назначается, как правило, когда все другие методы себя исчерпали.
Вспомогательная терапия
Сам рак и его лечение могут вызвать немало физических, психологических трудностей и побочных эффектов, которые нуждаются в симптоматической терапии для облегчения состояния пациента и улучшения качества его жизни. Эта терапия может включать средства, купирующие боль, снимающие неприятные ощущения, способствующие улучшению самочувствия. Могут быть назначены препараты от тошноты, специальная диета, способствующая поддержанию аппетита и укреплению
защитных сил организма. Еще до начала лечения врач должен назначить профилактические меры для того, чтобы пациент как можно мягче прошел курсы лечения.
Также не стоит пренебрегать профессиональной психологической помощью, которая может нормализовать эмоциональное состояние и содействовать улучшению прогноза заболевания.



Большое спасибо за подробную и очень содержательную статью. Вас интересно и позновательно читать!)