Комплексная диагностика на передовом оборудовании у опытных диагностов — важнейший этап, который необходимо пройти каждому пациенту с подозрением на рак лёгкого. Полноценность и качество проведенных исследований гарантируют точное определение стадии, вида, степени распространения и других особенностей опухоли, а также оценку общего здоровья пациента. Все это в итоге дает возможность врачам назначить персонализированную терапию, которая будет эффективна именно в вашем случае.
Определение стадии опухоли — это первый и важнейший этап диагностики. Также необходимо определить расположение опухоли. Рак лёгких может быть центральным и периферическим. Центральный рак лёгкого развивается из крупных и средних бронхов и располагается в области корня лёгких, периферический — из мелких бронхиол и альвеол и расположен периферически.
Диагностика рака лёгкого
Этот этап обследования включает следующие процедуры:
- Консультация ведущего онколога (сбор анамнеза, общий осмотр);
- Анализы крови, включая общий, биохимический анализы крови, факторы свёртывания и онкомаркеры* —необходимый список определяется врачом на первичной консультации.
- Рентгенография органов грудной клетки;
- КТ органов грудной клетки с контрастированием — выполняется для уточнения расположения опухоли в лёгких, её размера и распространения в органы средостения и другие;
- ПЭТ/КТ с 18‑ФДГ — данное исследование используется для обнаружения отдалённых метастазов. Это самый точный метод стадирования и определения степени распространенности опухоли, сочетающий возможности позитронноэмиссионной и компьютерной томографии.
18F-фтордезоксиглюкоза (18‑ФДГ) — самый универсальный радиофармпрепарат, применяемый при ПЭТ/КТ. Его структура схожа с природной глюкозой: так как
большинство злокачественных опухолей отличаются повышенным обменом глюкозы, обнаружить их становится гораздо проще.
При проведении ПЭТ/КТ в Медис, вы можете быть уверены в наивысшем качестве и абсолютной точности выполняемого исследования.
- В случае, когда ПЭТ/КТ недоступен. Это метод радиоизотопного исследования для онкопациентов. Во время этой процедуры также, как и во время выполнения ПЭТ/КТ, вводятся радиофармпрепараты и можно обнаружить метастазы в отдалённых органах и костной ткани;
- МРТ головного мозга с контрастированием — используется для обнаружения метастазов в головном мозге.
Дополнительная диагностика
После определения стадии рака лёгкого, выполняется патоморфологическая диагностика для определения гистологического и молекулярного статуса опухоли. Выяснение молекулярного статуса позволит в дальнейшем выполнять лечение таргетными препаратами, которые прицельно воздействуют на раковые клетки, что может быть результативнее химиотерапии. В патоморфологическую диагностику входят следующие процедуры:
Биопсия
Как правило, используется бронхоскопия и/или биопсия под контролем УЗИ или КТ. Менее инвазивные методы рекомендовано использовать при тяжёлом клиническом течении заболевания.
Всего существует несколько видов биопсии, выполняемой при раке лёгких:
- Тонкоигольная аспирационная биопсия под контролем УЗИ или КТ — проводится специальной иглой через небольшой кожный разрез. Применяется для образований, расположенных близко
к поверхности тела. - Бронхоскопия — исследование трахеи и крупных бронхов при помощи бронхоскопа. Во время проведения бронхоскопии берётся образец ткани на исследование.
- Торакоскопия — хирургическая процедура, при которой делается разрез между двумя рёбрами и в полость грудной клетки вводится торакоскоп. Оценивается состояние органов грудной клетки и при необходимости берётся материал на исследование.
- Медиастиноскопия — хирургическая процедура, при которой проводится оценка органов средостения, в частности лимфатических узлов, трахеи, начальных отделов бронхов и крупных сосудов. Во время медиастиноскопии возможен забор образцов ткани на исследование.
- Передняя (парастернальная) медиастинотомия — хирургическая процедура, при которой оцениваются органы переднего средостения и парааортальной области. Нередко выполняется при неэффективности трансторакальной биопсии.
Помимо биопсии лёгких при раке лёгких нередко может выполняться биопсия лимфатических узлов. В некоторых случаях применяется цитологическое исследование мокроты и/или плевральной жидкости. Молекулярные и иммуногистохимические (ИГХ) исследования опухолевой ткани — проводятся для выяснения возможности проведения таргетной терапии, включая иммунотерапию. Проводится исследование таких маркеров как BRAF, PDL, EGFR и других. Точный состав маркеров определяется
лечащим врачом.
Для проведения биопсии, а также для решения вопроса о возможности проведения хирургической операции необходим приём торакального хирурга.
Немелкоклеточный рак лёгких. Общая информация о лечении
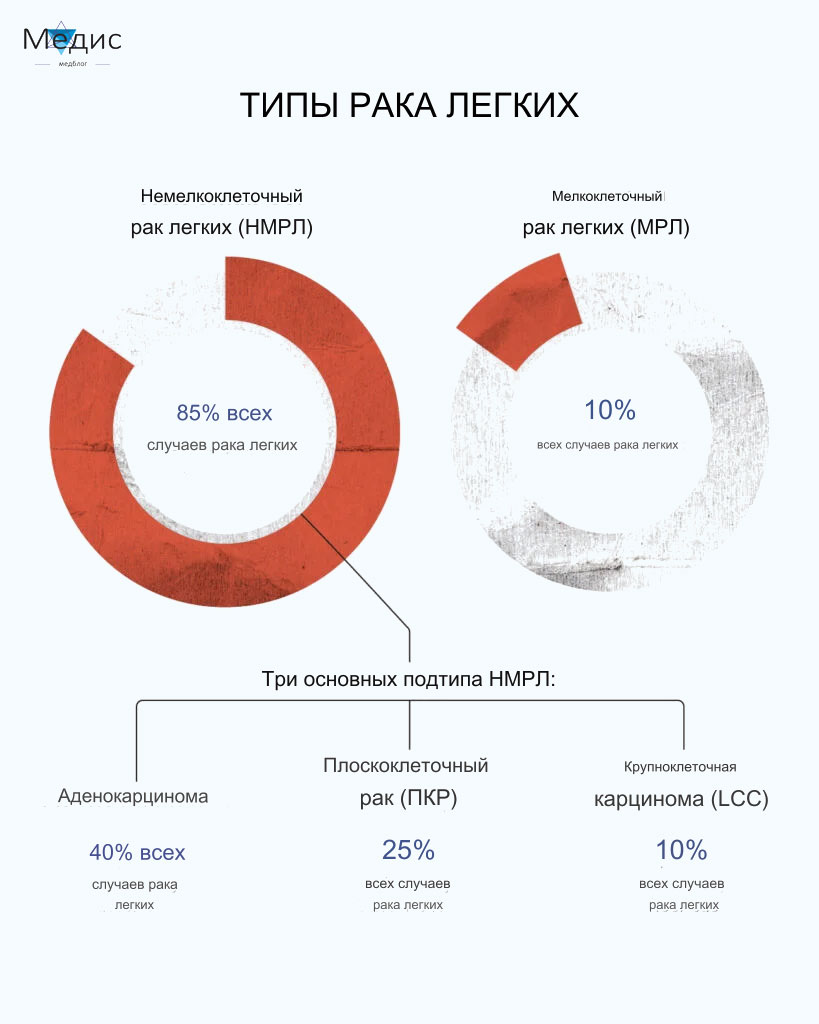
Рак лёгкого — это злокачественная опухоль, образованная из ткани бронхов или легочной паренхимы. Рак лёгких очень распространен у мужчин и женщин по всему миру, а немелкоклеточный рак диагностируется у 85–90 % всех пациентов с опухолью лёгких. Для определения наиболее эффективной терапии очень важно определить стадию и гистологическую форму образования: является ли оно аденокарциномой, плоскоклеточной карциномой или иной формой рака.
Поэтому правильной диагностике уделяется огромное внимание: от этого зависит прогноз жизни человека. На данный момент стандартными признаны 10 видов лечения (под стандартными в данном случае подразумеваются лучшие варианты из имеющихся на сегодняшний день).
Хирургическое лечение рака лёгких
Оперативное вмешательство в клинике доктора Аронова могут провести «звёзды» торакальной хирургии в Москве, Михаил Давыдов и Владимир Паршин. Одни из самых опытных, надежных и квалифицированных специалистов по хирургии лёгких.
При раке лёгких применяется 4 вида хирургических вмешательств в зависимости от индивидуальных показаний:
- Клиновидная резекция — удаление ткани лёгкого, содержащей опухоль, а также части здоровой ткани;
- Лобэктомия — удаление целой доли лёгкого;
- Пульмонэктомия (пневмонэктомия) — удаление целого лёгкого;
- Циркулярная резекция — удаление опухоли вместе с частью главного бронха;
- В некоторых случаях после операции может проводиться химиотерапия и/или лучевая терапия.
Оперативное лечение увеличивает шансы на благоприятный прогноз у пациента. В ряде случаев рак лёгкого может быть полностью излечим.
Если рак находится на ранней стадии, а размер опухоли не превышает 5–6 см, возможно выполнение операции миниинвазивным доступом с помощью видеоторакоскории. Такой вид операции гораздо легче переносится, имеет значительно меньше осложнений, а восстановление происходит быстрее.
Лучевая терапия

Наибольшее распространение получила разновидность наружной лучевой терапии — стереотаксическая лучевая терапия. Ее особенность: благодаря специальному оборудованию пациент занимает одно и то же положение на каждом сеансе, а значит достигается
максимальная эффективность облучения и минимизируется воздействие на здоровые участки тела.
Лучевая терапия часто комбинируется с химиотерапией и хирургическим лечением.
Химиотерапия при диагнозе рак лёгких
Таргетная терапия
Таргетная терапия основывается на молекулярном (генетическом) статусе опухоли. Это дает возможность персонифицировать лечение, назначив препарат, который будет прицельно убивать раковые клетки опухоли конкретного пациента. Она воздействует на корень всех бед — патологические гены, вызывающие рак, и минимально затрагивает здоровые ткани.
Такая терапия в отдельных случаях может способствовать излечению, либо в состоянии продлить жизнь человека.
- Применяется в основном для лечения продвинутой стадии рака лёгких, метастатического рака лёгких и рецидива рака лёгких;
- Есть два основных типа препаратов таргетной терапии: моноклональные антитела и ингибиторы тирозин-киназы.
Биологическая иммунотерапия
Иммунотерапия использует защитные механизмы организма для борьбы с раковыми клетками: усиленная активация иммунной системы в состоянии остановить рост опухоли. Применяется при рецидиве и на продвинутых стадиях рака лёгких.
Как и для химиотерапии, в протоколах иммунотерапии используются оригинальные препараты. Они могут иметь побочные эффекты, о которых предупредит врач. Он же назначит профилактическую терапию для предотвращения или лечения возможных последствий иммунотерапии.
Лазерная терапия не получила широкого распространения и применяется достаточно редко.
Фотодинамическая терапия
Особый вид терапии, при котором пациенту вводится препарат, остающийся неактивным до воздействия на него света.
- Препарат накапливается в клетках опухоли, после чего на неё воздействуют специальным лазером — тогда препарат активируется и убивает раковые клетки;
- Применяется для опухолей, расположенных близко к поверхности тела;
- Если опухоль расположена в просвете воздухоносных путей, то фотодинамическая терапия проводится напрямую через эндоскоп.
Криохирургия рака лёгкого
При данном методе используется воздействие низких температур на ткани. Применяется для лечения скрытой карциномы (карциномы in situ) — самой ранней стадии рака лёгких.
Электрокаутеризация на момент осени 2024 года не имеет широкого распространения и применяется редко.
Активное наблюдение без лечения
Применяется в очень редких случаях немелкоклеточного рака лёгких. В зависимости от стадии и патоморфологических характеристик опухоли используются различные комбинации представленных выше методов для достижения максимального эффекта лечения.
Вспомогательная терапия

Разновидности немелкоклеточного рака лёгких
В зависимости от вида, доктором выбирается программа лечения. Немелкоклеточный рак лёгких делится на три группы.
Операбельная опухоль (I, II стадии и отдельные случаи III стадии):
- Основной метод лечения — хирургическая резекция опухоли: он дает наилучший результат и прогноз;
- При противопоказаниях к оперативному лечению применяется лучевая терапия;
- В определённых случаях применяется послеоперационная химиотерапия (стадии II и IIIA)
Локально (T3‑T4) или регионально (N2‑N3) прогрессирующая опухоль:
- У пациентов с неоперабельной опухолью (N2‑N3) основным методом лечения является комбинация лучевой терапии и химиотерапии;
- В отдельных случаях (T3 или N2) возможна хирургическая резекция опухоли с пред- или постоперационной химиотерапией или химиолучевой терапией.
Опухоль с отдалёнными метастазами (включая отдалённые метастазы, обнаруженные при постановке диагноза):
- Основным методом лечения является паллиативная лучевая терапия или химиотерапия;
- На данный момент нет протоколов химиотерапии, которые являются стандартом лечения немелкоклеточного рака лёгкого на такой стадии.
В каждом отдельном случае онколог или консилиум врачей индивидуально подбирает протокол лечения.
Лечение скрытой карциномы лёгких
Скрытая карцинома лёгких (оккультная карцинома) — наиболее ранняя стадия немелкоклеточного рака лёгких. Как правило, она успешно лечится с помощью хирургической операции и имеет хороший прогноз выживаемости.
Диагноз скрытая карцинома выставляется на основании следующих признаков:
- Оценка опухоли с помощью методов лучевой диагностики и бронхоскопии затруднена или невозможна;
- Наличие опухоли подтверждено наличием злокачественных клеток в мокроте или бронхиальных смывах;
- Отсутствует поражение регионарных лимфоузлов;
- Отсутствуют отдалённые метастазы.
- Лечение скрытой карциномы лёгких;
- Локализация опухоли устанавливается посредством рентгенографии, КТ органов грудной клетки с контрастированием и бронхоскопии.
Скрытая карцинома лёгких требует только хирургического лечения. Вид и объем выполняемой операции определяется хирургом или междисциплинарным консилиумом специалистов исходя из показаний для конкретного пациента.
Химиотерапия, лучевая терапия и другие методы не применяются.
Немелкоклеточный рак лёгких. Лечение 0 стадии
Нулевая стадия немелкоклеточного рака лёгких — одна из ранних стадий заболевания. Ее также называют опухоль in situ. Такая опухоль хорошо поддается лечению и имеет благоприятный прогноз относительно выживаемости пациента.
- Размер опухоли на данной стадии составляет не более 3 см;
- Отсутствует поражение регионарных лимфатических узлов;
- Нет отдалённых метастазов.
Для лечения 0 стадии немелкоклеточного рака лёгких используются два метода.
Хирургическое лечение
Клиновидная резекция или сегментэктомия (удаление сегмента лёгкого, содержащего опухоль).
- Если опухоль располагается центрально (у корня лёгкого), может потребоваться лобэктомия (удаление доли лёгкого);
- Рак лёгких на данной стадии считается неинвазивным и не способным к метастазированию, поэтому оперативного вмешательства достаточно для излечения.
Эндобронхиальная терапия
Включает в себя такие методы как фотодинамическая терапия, электрокаутеризация, криотерапия и терапия Nd: YAG лазером. Лечение данными методами может применяться у пациентов с центральным расположением опухоли (у корня лёгкого) для того, чтобы избежать проведения крупной операции (лобэктомии) и сохранить дыхательную функцию лёгкого.
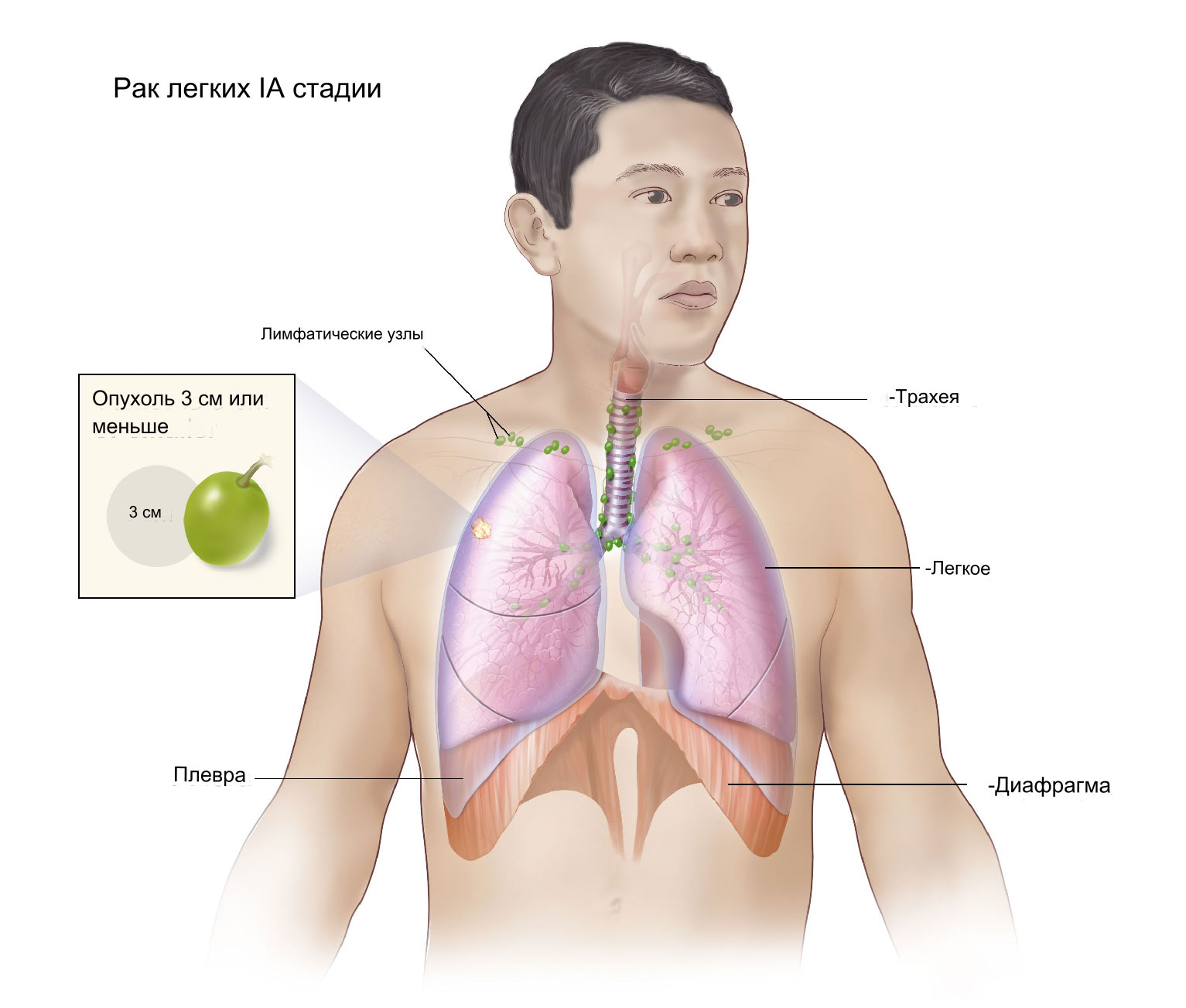
Лечение IA и IB стадий рака лёгкого
IA и IB стадии немелкоклеточного рака лёгких имеют следующие характеристики:
- Размер опухоли составляет 3 и менее сантиметров;
- Отмечается минимальная инвазия опухоли;
- Отсутствует поражение регионарных лимфатических узлов;
- Нет отдалённых метастазов.
Стандартные методы лечения для IA и IB стадий немелкоклеточного рака лёгких:
Хирургическое лечение
Является методом выбора. В зависимости от расположения опухоли может проводиться лобэктомия, клиновидная резекция, сегментэктомия и циркулярная резекция.
Особое внимание должно уделяться предоперационному обследованию, оценке лёгочного резерва и потенциальных преимуществ и риска оперативного вмешательства.
Лучевая терапия
Применяется при наличии противопоказаний к проведению оперативного вмешательства, а также нежелании пациента проходить хирургическое лечение.
- Оптимальным методом считается стереотаксическая лучевая терапия (в сравнении с обычной и гипофракционной лучевой терапией);
- Преимущество стереотаксической лучевой терапии — применение специального оборудования, при котором пациент сохраняет одно и то же положение на каждом сеансе. За счёт этого достигается максимально эффективное облучение опухоли при минимальном воздействии на здоровые ткани.
Лечение стадий IIA и IIB рака лёгкого
Стадии IIA и IIB немелкоклеточного рака лёгких определяются следующими параметрами:
- Размер опухоли составляет от 3 до 5 сантиметров;
- Отмечается умеренная инвазия опухоли в близлежащие ткани;
- Может наблюдаться распространение опухоли в регионарные лимфоузлы;
- Нет отдалённых метастазов.
Стандартное лечение II стадии немелкоклеточного рак лёгких включает в себя: операцию, лучевую и химиотерапию.
Хирургическое лечение
Является методом выбора. В зависимости от расположения опухоли может проводиться лобэктомия (удаление доли лёгкого), пневмонэктомия (удаление целого лёгкого), клиновидная резекция и другие типы операций.
Химиотерапия
Согласно результатам исследований, эффективность лечения повышается при применении послеоперационной химиотерапии препаратами платины, а также, в некоторых случаях, при назначении предоперационной химиотерапии.
Лучевая терапия
Назначается пациентам с потенциально операбельной опухолью, имеющих противопоказания к проведению оперативного лечения.
- Эффективность лучевой терапии на данной стадии сильно зависит от тщательного планирования, точного определения области облучения и общей дозировки;
- Предпочтение отдаётся стереотаксической лучевой терапии.
Рак лёгких. Лечение IIIA стадии
- Размер опухоли может достигать 7 сантиметров и более;
- При небольшом размере опухоли (до 5–7 сантиметров) стадия IIIA выставляется, если наблюдается распространение в лимфоузлы, в том числе отдалённые (например, лимфоузлы средостения);
- При размере опухоли более 7 сантиметров стадия IIIA выставляется, если отсутствует распространение в лимфатические узлы;
- Нет отдалённых метастазов.
IIIA стадия немелкоклеточного рака лёгких делится на подгруппы:
- Операбельная IIIA стадия;
- Неоперабельная IIIA стадия;
- Опухоль Панкоста (опухоль верхней борозды лёгкого, опухоль верхушки лёгкого);
- Опухоль с инвазией в стенку грудной клетки.
Стандартное лечение операбельной IIIA стадии немелкоклеточного рака лёгкого:
Хирургическое лечение немелкоклеточного рака
Выполнение операции — основной метод лечения при данной стадии.
- Выбор способа проведения операции зависит от расположения и объёма опухоли, а также от обширности поражения лимфатических узлов;
- Химиотерапия или химиолучевая терапия могут проводиться как до операции, так и после неё.
Неоадъювантная химиотерапия
Это терапия, которая проводится перед операцией.
- Неоадъювантная химиотерапия — проводится для уменьшения объёма опухоли, уничтожения микрометастазов и лучшей переносимости оперативного вмешательства;
- Неоадъювантная химиолучевая терапия — это комбинация химиотерапии и лучевой терапии, которая в некоторых случаях может назначаться перед операцией для уменьшения объёма опухоли и облегчения проведения оперативного вмешательства.
Адъювантная терапия
Это терапия, которая проводится после операции. На данный момент возможны 3 варианта:
- Химиотерапия;
- Химиолучевая терапия;
- Лучевая терапия.
На сегодняшний день нет убедительных данных о том, какой из методов адъювантной терапии предпочтителен. Тем не менее, доказано, что эффективность лечения повышается при назначении любого из вариантов адъювантной терапии после операции.
Лечение неоперабельной IIIA стадии рака лёгкого
Неоперабельная стадия — это стадия рака, когда опухоль не может быть полностью удалена хирургическим путём из-за размера, локализации или распространения рака. В таких случаях используются другие методы лечения, такие как лучевая терапия, химиотерапия и иммунотерапия.
Лучевая терапия
Является методом выбора на данной стадии. Химиотерапия может быть назначена после лучевой терапии или вместе с ней, но нередко возможность такого назначения ограничена из-за усиления побочных эффектов лечения. В тяжёлых случаях лучевая терапия назначается как паллиативное лечение для улучшения качества жизни и уменьшения симптомов заболевания.
Химиолучевая терапия
Комбинация химиотерапии и лучевой терапии на данной стадии имеет максимальный лечебный эффект. Тем не менее, возможность назначения комбинированного лечения ограничена возможными побочными эффектами данного вида терапии.
Иммунотерапия
В отдельных случаях после химиолучевой терапии может быть назначена иммунотерапия препаратом дурвалумаб (Имфинзи).
Лечение опухоли Панкоста
Опухоль верхней борозды лёгкого (опухоль Панкоста) — достаточно редкий тип немелкоклеточного рака лёгких, встречается у 5 % пациентов. Данная опухоль хорошо поддаётся лечению. Стандартными считаются следующие методы лечения.
Лучевая терапия
Лучевая терапия может применяться как единственный из возможных. Либо назначаться с меньшей дозировкой облучения перед оперативным вмешательством.
Хирургия
По статистике полное удаление опухоли хирургическим путём возможно не всегда, поэтому вместе с операцией может быть назначена лучевая терапия или комбинация химиотерапии с лучевой терапией.
Химиолучевая терапия
Может назначаться перед оперативным вмешательством. Проводится в случае, если пациент в состоянии перенести комбинированную терапию.
Рак лёгких с инвазией в стенку грудной клетки
Инвазия в стенку грудной клетки — это процесс, при котором раковые клетки проникают через базальную мембрану и прорастают в соседние ткани и органы. Это характерно для злокачественных новообразований и открывает путь для дальнейшего распространения опухоли в организме. Стандартное лечение включает:
- Хирургическое лечение;
- Хирургическое лечение в комбинации с лучевой терапией;
- Лучевая терапия;
- Химиотерапия в комбинации с хирургическим лечением и/или лучевой терапией.
Лечение IIIB и IIIC стадии рака лёгких
IIIB и IIIC стадии немелкоклеточного рака лёгких характеризуются:
- Различными размерами опухоли (до 7 сантиметров и более);
- Поражением отдалённых лимфатических узлов — на стороне, противоположной той, где расположена сама опухоль;
- Отсутствием отдалённых метастазов.
Стандартное лечение IIIB и IIIC стадий немелкоклеточного рака лёгких
Химиотерапия и лучевая терапия последовательно или одновременно:
- Различные комбинации химиотерапии и лучевой терапии — основной метод лечения;
- Конкретная комбинация данных методов лечения подбирается врачом в зависимости от расположения опухоли и состояния пациента;
- На этой стадии рака лёгких хирургическое лечение перестаёт быть эффективным.
У отдельных пациентов может применяться иммунотерапия препаратом дурвалумаб (Имфинзи)*
* Другие препараты, относящиеся к классу иммунотерапии, не показали эффективности на данной стадии заболевания.
Лучевая терапия назначается без химиотерапии в случае, если состояние пациента не позволяет проводить лечение комбинированным методом.
Также может применяться в качестве паллиативной терапии для лечения таких осложнений основного заболевания, как сдавление трахеи, пищевода или бронхов, болевого синдрома, паралича голосовых связок, кровохарканья и других.
Лечение первично диагностированной IV стадии и рецидива
IV стадия немелкоклеточного рака лёгких имеет одну главную характеристику — наличие одного и более отдалённых метастазов (за пределами области грудной клетки).
Основными целями лечения IV стадии являются:
- Продление и улучшение качества жизни;
- Лечение симптомов.
На данный момент существует большое количество методов лечения IV стадии рака лёгких. Их выбор индивидуален и зависит от самых разных параметров: сопутствующие заболевания, общее состояние пациента, свойства опухоли (гистологические, молекулярные и иммунологические), распространённость и локализация метастазов.
Для лечения первично диагностированной IV стадии рака лёгких применяется первая линия терапии, в которую входят:
- Комбинированная цитотоксическая химиотерапия (химиотерапия двумя и более препаратами);
- Комбинация химиотерапии с моноклональными антителами (бевацизумаб, цетуксимаб, нецитумумаб);
- Поддерживающая терапия после первой линии химиотерапии.
В данном случае под термином поддерживающей терапии понимается продолжение лечения после 4 курсов комбинированной химиотерапии препаратами платины.
Возможные варианты поддерживающей терапии включают:
- Продолжение первоначальной комбинации препаратов;
- Продолжение лечения только одним препаратом;
- Назначение нового препарата в качестве поддерживающей терапии.
В зависимости от гистологических, молекулярных и иммунологических свойств опухоли на IV стадии могут применяться различные виды таргетной терапии:
- Ингибиторы тирозинкиназ;
- Ингибиторы ALK;
- Ингибиторы ROS1;
- Ингибиторы BRAFV600E и MEK;
- Ингибиторы NTRK;
- Ингибиторы иммунных контрольных точек (пембролизумаб — Кейтруда) с или без химиотерапии.
Для лечения отдельных симптомов могут применяться:
- Эндобронхиальная лазерная терапия или брахитерапия;
- Лучевая терапия.
Лечение прогрессирующей IV стадии
IV стадия немелкоклеточного рака лёгких имеет одну главную характеристику — наличие одного и более отдалённых метастазов (за пределами области грудной клетки).
Под прогрессирующей IV стадией понимают рак лёгких, который был диагностирован на более ранней стадии, но спрогрессировал до IV стадии.
Для лечения прогрессирующей IV стадии применяется так называемая вторая линия терапии, в которую может входить:
- Химиотерапия (доцетаксел/доцетаксел+рамуцирумаб/пеметрексед);
- Таргетная терапия анти-EGFR моноклональными антителами;
- Терапия ингибиторами тирозинкиназ и ALK;
- ROS1‑направленная терапия (кризотиниб — Ксалкори);
- Ингибиторы BRAF V600E и MEK (дабрафениб и траметиниб);
- Иммунотерапия: Ниволумаб (Опдиво); Пембролизумаб (Кейтруда); Атезолизумаб (Тецентрик).